К самым распространенным типам бородавок относят вульгарные (простые), плоские, подошвенные (ладонные) и остроконечные. Данные наросты могут вызывать неприятные или болезненные ощущения, но наряду с подобными жалобами множеству пациентов они вовсе не причиняют беспокойства. Чаще всего при выборе способа лечения бородавок используют химические либо деструктивные методы.
Бородавки – это наросты на коже, представляющие собой доброкачественные плоскоэпителиальные папилломатозные новообразования, возникающие в результате инфицирования кератиноцитов вирусами папилломы человека (ВПЧ). Также различные виды бородавок могут образовываться на слизистых оболочках. На сегодняшний день выделено и идентифицировано на основании различий в последовательности ДНК около 200 типов ВПЧ.
В этой статье вы узнаете о симптомах различных видов бородавок и их лечении.
Связь бородавок с ВПЧ
Вне зависимости от того, какие бывают виды бородавок на коже или слизистых оболочках, все они связаны с вирусами папилломы человека.
Таблица «Связь бородавчатых поражений кожи и слизистых оболочек с ВПЧ»:
| Поражения кожи | Часто выявляемые типы | Менее часто выявляемые типы |
| Бородавки вульгарные, ладонные, подошвенные, мозаичные | 1, 2, 4 | 26, 27, 29, 41, 57, 60, 63, 65 |
| Бородавки плоские | 3, 10 | 28, 29 |
| Бородавки мясников | 2, 7 | 1,3, 4, 10, 28 |
| Верруциформная эпидермодисплазия Левандовского-Лютца | 3, 5, 8, 10 | 9, 212, 14, 15, 17, 19-25, 36-38, 46, 47, 49, 50 |
| Плоскоклеточный рак, развившийся на фоне верруциформной эпидермодисплазии Левандовского-Лютца | 5, 8 | 14, 17, 20, 47 |
| Околоногтевой плоскоклеточный рак | 16 | 34, 35 |
| Другие разновидности плоскоклеточного рака кожи | Типы ВПЧ, связанные с верруциформной эпидермодисплазией Левандовского-Лютца | Другие кожные типы ВПЧ |
| Поражения слизистых оболочек |
|
|
| Остроконечная кондилома | 6, 11 | 42-44, 54, 55, 70, 2, 27, 57 |
| Интраэпителиальная неоплазия высокой степени (включая опухоли шейки матки, бовеноидный папулез) | 16, 18 | 31, 33-35, 39, 40, 51-59, 61, 62 |
| Гигантская кондилома Бушке-Левенштейна | 6, 11 |
|
| Рецидивирующий респираторный папилломатоз, папилломы конъюнктивы | 6, 11 |
|
| Фокальная эпителиальная гиперплазия (болезнь Хека) | 13, 32 |
|
Передача ВПЧ происходит при прямом (обычно) и непрямом (через загрязненные предметы) контакте. Условием заражения является проникновение вируса в клетки базального слоя эпителия при наличии механических (царапины и т.д.) и других повреждений кожи.
Характер манифестации инфекции зависят от типа ВПЧ и иммунных (иммуногенетических) особенностей организма. При иммунодефиците очаги ВПЧ-инфекции бывают более распространёнными и резистентными к проводимой терапии.
Как видно из таблицы, с кожным типом ВПЧ ассоциируются вульгарные, ладонно-подошвенные, плоские бородавки на коже, бородавки мясников, верруциформная эпидермодисплазия Левандовского-Лютца (в связи с этим выделяют т.н. «типы ВПЧ, ассоциированные с верруциформной эпидермодисплазией»).
На сегодняшний день ВПЧ признан одним из основных канцерогенных факторов, вызывающих эпителиальные опухоли слизистых оболочек человека.
Слизистые типы ВПЧ (25 типов) вызывают поражения половых органов и респираторного тракта, которые чаще являются субклиническими, а не манифестными. Остроконечные кондиломы обусловлены ВПЧ низкого онкогенного риска; они же вызывают гигантскую кондилому Бушке-Левенштейна, которая в настоящее время рассматривается как веррукозный плоскоклеточный рак. Напротив, бовеноидный папулез, клинически сходный с остроконечными кондиломами, но гистологически напоминающий плоскоклеточный рак кожи in situ, связан с ВПЧ высокого онкогенного риска.
Поражения слизистых оболочек наиболее часто связаны с ВПЧ-6 и ВПЧ-11, а оральная эпителиальная гиперплазия (болезнь Хека) (характеризующаяся плоскими бородавками в области десен, щек или губ) — с ВПЧ-13 и ВПЧ-32.
Следует учитывать, что ВПЧ присутствуют не только в очагах поражения, но и в клинически интактных близлежащих участках кожи и слизистых оболочек, где вирус может персистировать в латентном или малоактивном состоянии, активизация же инфекции может привести к рецидиву заболевания даже через несколько лет после лечения. В последние годы сообщалось о выявлении ВПЧ слизистого типа в веррукозных и раковых поражениях на коже (наряду с ВПЧ кожного типа).
Бородавки, как правило, регрессируют спонтанно в сроки от 1 до 2 лет. Мерой профилактики бородавок и других ВПЧ-поражений служит вакцинация.
Признаки появления вульгарных бородавок
Вульгарные бородавки (син. простые бородавки) — самое частое заболевание, вызываемое ВПЧ. Их доля в общей структуре бородавчатых поражений кожи человека оценивается в 71%. Наиболее часто они возникают в детском и юношеском возрасте, после инокуляции вируса инкубационный период варьирует от нескольких недель до 18 мес.
Клинический признак простых бородавок — появление плотных эпидермальных папул округлой и полициклической формы диаметром от 0,2 до 2 см, по цвету не отличающихся от нормальной кожи, поверхность которых покрыта трещинами, роговыми наслоениями, вегетациями. Обычно их бывает немного, хотя они могут быть многочисленными и беспорядочно разбросанными.
Типичная локализация вульгарных бородавок — легко травмируемые участки: тыл кисти, пальцы рук, кожа вокруг ногтей, колени. Обычно вокруг основной «материнской» бородавки возникают дочерние элементы.
Разновидностью простых бородавок являются «бородавки мясников», которые поражают кисти.
Нитевидные и пальцевидные бородавки появляются в виде небольших, часто множественных, экзофитных папиллом с вегетирующей кератотической поверхностью. Они часто встречаются у мужчин в области подбородка. На волосистой части головы и в области ноздрей они могут быть у лиц обоих по лов. Иногда нитевидную форму приобретают и отдельные бородавки в области конечностей. Симптомом таких бородавок является появление двух или нескольких пальцевидных пидермальных выростов, исходящих из узкого или широкого основания.
Гистологическая картина характеризуется акантозом, папилломатозом, гиперкератозом, отдельными участками паракератоза. Эпителиальные выросты длинные остроконечные, располагаются радиально по отношению к центру очага. Среди клеток верхней части зернистого и шиповатого слоев встречаются койлоциты. Иногда наблюдается зернистость цитоплазмы, связанная со скоплением гранул кератогиалина.
Диагноз устанавливается клинически, чему способствует выявление с помощью лупы характерных черно-коричневых точек, представляющих собой тромбированные капилляры.
При появлении бородавок на коже для диагностики заболевания дифференциальный анализ проводится с контагиозным моллюском, который отличается от простых бородавок тем, что высыпания при нём чаще располагаются на туловище и половых органах и редко на тыле кистей и стоп; элементы имеют полушаровидню форму с вдавлением на поверхности, при надавливании на них с боков выделяется белесоватая кашецеобразная масса. Эпидермальный бородавчатый невус, в отличие от вульгарного типа бородавок на коже, чаще является одиночным, а если бывает множественным, то нередко располагается линейно; существует, как правило, с рождения или с первых лет жизни и более значительно возвышается над уровнем кожи, чем бородавки, имеет коричневый цвет и нередко покрыт волосами. Одиночная бородавка тыла кисти может напоминать базалиому, которая обычно развивается в пожилом возрасте, имеет инфильтрированное основание, по периферии элемента — типичный периферичексий валик из отдельных, иногда сливающихся между собой узелковых элементов («жемчужин»), которые лучше видны при лёгком натяжении кожи, а в центральной части — зона западения, покрытая корочкой, после удаления, которой становится видно поверхностное, слегка кровоточащее изъязвление; при цитологическом исследовании выявляют базалоидные элементы.
Нитевидные бородавки необходимо дифференцировать с эпидермальным бородавчатым невусом.
Хотя простые бородавки представляют собой, как правило, косметическую проблему, в редких случаях при иммуносупрессии они могут трансформироваться в болезнь Боуэна или плоскоклеточный рак кожи.
Подошвенные бородавки:описание
Подошвенные бородавки (син.: ладонно-подошвенные бородавки) возникают на подошве, особенно часто — в местах максимального давления: в проекции головок плюсневых костей, на пятках, на подушечках пальцев и других опорных участках топы. Наиболее часто они возникают при иммуносупрессии или у спортсменов в местах повторных микротравм.
В таблице «Связь подошвенных бородавок с ВПЧ» представлены данные об ассоциации различных типов ВПЧ с определенными клиническими разновидностями подошвенных бородавок.
Таблица «Связь подошвенных бородавок с ВПЧ»:
| Клиническая форма | Типы ВПЧ |
| Г лубокие | 1,63 |
| Мозаичные | 2,4 |
| Эндофитные | 4 |
| Остроконечные | 60 |
| Г игантские | 66 |
Первым признаком такой бородавки является появление мелкой блестящей папулы с четкими границами, которая превращается в ороговевающую бляшку округлой, овальной или полигональной формы с центральным углублением и зазубренными скошенными краями, по цвету не отличающуюся от окружающей кожи с грубой неровной поверхностью. При снятии скальпелем поверхностного слоя таких очагов видны множественные мелки геморрагии: следствие микроскопических кровотечений из капилляров сосочкого слоя дермы.
На соприкасающихся поверхностях пальцев встречаются «целующиеся» бородавки. Давление на подошвенные бородавки обычно вызывает боль.
Гистологически подошвенные бородавки характеризуются меньшим количеством экзофитных структур и более глубоким проникновением в дерму, чем простые бородавки. Они состоят из широких неправильных разрастаний многослойного плоского эпителия, покрытых гипер- и паракератотическими наслоениями. В верхних слоях эпидермиса часто обнаруживаются крупные неправильной формы эозинофильные цитоплазматические включения.
Диагноз устанавливается клинически. Чтобы выявить характерные чернокоричневые точки, нужно скальпилем удалить с поверхности бородавки роговые массы.
Дифференциальный диагноз проводится с кератодермией ладоней и подошв при болезни Рейтера, от которой подошвенные бородавки отличаются меньшим размером, плоской, а не конической формой, отсутствием воспаления вокруг наслоившихся роговых масс, наличием в центре чёрно-коричневых точек затромбированных капилляров, диагноз облегчает выявление других признаков болезни Рейтера. Ладонно-подошвенные сифилиды, в отличие от подошвенных бородавок, обычно множественные, безболезненные, располагаются в виде фигур: дуг, полудуг, колец, сопровождаются положительными серореакциями на сифилис.
Подошвенные бородавки необходимо отличать от омозолелостей (мозолей), которые могут развиваться на уастках давления. В случае мозоля боль, возникает, только если давление производится на центр, а при подошвенных бородавках — также и при давлении на края очага. Кроме того, при подошвенных бородавках эпителий на краях очага не продолжается на его поверхности, а при снятии скальпелем верхнего слоя видны характерные черные точки (геморрагии капилляров сосочкового слоя дермы).
Течение. У детей и молодых людей подошвенные бородавки регрессируют спонтанно. При иммуносупрессии — персистируют годами, иногда трансформируясь в веррукозный рак.
Плоские бородавки: диагностика
Плоские бородавки (син.: юношеские бородавки) встречаются редко (4%), обычно у детей и подростков и располагаются в области ладоней, подошв и латеральных поверхностей кистей и стоп.
Клинически они имеют вид множественных плоских папулполициклической, округлой или овальной, а в местах расчёсов — линейной формы. Их цвет — желтоватый или красный, поверхность — гладкая.
Располагаются труппами обычно на лице: подбородке, лбу, тыле кистей, толени, иногда поверх эрозий вследствие расчесов (феномен Кебнера).
Обычно вызываются ВПЧ-3 и ВПЧ-10 и чаще развиваются в местах механической травмы, при атопическом дерматите и иммуносупрессии.
При гистологическом исследовании присутствуют гиперкератоз и акантоз, но такого явного папилломатоза и паракератоза, как в простых бородавках, не отмечается. Верхние слои эпидермиса содержат большое количество вакуолизированных кератиноцитов, что придает роговому слою вид плетеной корзины.
Диагноз устанавливается клинически. Дифференциальная диагностика проводится с сирингомой, которая, в отличие от плоских бородавок, сопровождается более множественными высыпаниями, проявляется узелками полушаровидной формы, локализуется на нижнем веке, у внутреннего края глаза, на шее, передней поверхности грудной клетки, встречается преимущественно у женщин; гистологически проявляется наличием многочисленных кистозно-измененных протоков потовых желёз. В отличие от плоских бородавок, при ангиокератоме Мибелли цвет элементов тёмно-красный, гистологически обнаруживается резкое расширение капилляров. Очаги красного плоского лишая, в отличие от плоских бородавок, на лице располагаются редко, высыпания при нём более распространенные с пупковидным вдавлением в центре, имеют характерный сиреневый оттенок и «сетевидный рисунок» (симптом «сетки Уэкхема»), гистологически сопровождаются неравномерным гранулёзом, акантозом с удлинением и заострением (в виде пилы) эпидермальных выростов.
Плоские бородавки обычно персистируют на протяжении нескольких лет.
Какие ещё бывают виды бородавок: описание остроконечных кондилом
Остроконечные бородавки (син.: остроконечные кондиломы, генитальные бородавки) являются проявлением частой высококонтагиознои ВПЧ-инфекции, передаваемой половым путём. Болеют в основном молодые люди, ведущие половую жизнь. В частности, в различных странах больны от 3 до 28% женщин, при половом контакте заражаются 90-100% их половых партнёров. В большинстве случаев инфекция протекает бессимптомно и сохраняется на протяжении всей жизни больного; при этом большую часть времени вирус проводит в латентном состоянии и активируется лишь время от времени. Контагиозность высока: после однократного полового контакта инфицирование происходит в 60/6 случаев; новорожденные заражаются при прохождении половых путей больной матери. Инкубационный период в среднем 2-3 месяца (от нескольких недель до нескольких лет).
Клинически остроконечные кондиломы могут быть мелкими, плоскими и почти невидимыми. Но чаще проявляются как множественные мягкие бородавчатые фиброэпителиальные образования.
Основание разрастаний сужено в виде ножки, характерно дольчатое строение кондилом.
Остроконечные кондиломы также бывают солитарными. Иногда они мацерируются, могут эрозироваться или изъязвляться, при этом на поверхности язв появляется гнойное отделяемое с неприятным запахом.
Чаще всего это наружные половые органы, реже — слизистая оболочка уретры, заднего прохода, полости рта, конъюнктива, ротоглотка.
Гистологически остроконечная кондилома характеризуется экзофитными и эндофитными разрастаниями плоского эпителия с выраженным акантозом, папилломатозом и паракератозом. В верхних слоях эпидермиса обнаруживаются кератиноциты с перинуклеарной вакуолизацией цитоплазмы и пикнотичными гиперхромными сморщенными ядрами (койлоциты), встречаются клетки с дискератозом и явлениями апоптоза.
Диагноз в большинстве случаев устанавливается клинически. Хотя кондиломы на наружных поверхностях гениталий и в перианальной области можно легко обнаружить, необходимо гинекологическое и проктологическое обследование для исключения цервикальных, внутрианальных или ректальных кондилом. В связи с этим могут оказаться полезными тест с 3-5% уксусной кислотой (в месте смазывания появляются мелкие белые папулы), кольпоскопия и ректоскопия. При подозрении на предраковое заболевание или плоскоклеточный рак показана биопсия. В соскобе или биопсийном материале проводят идентификацию ДНК ВПЧ с помощью методов ПЦР-диагностики.
Выявление ВПЧ-инфекции облегчит разработка и внедрение в практику серологических тестов для определения специфических противовирусных антител.
Следует обследовать также половых партнеров пациентов с аногенитальными бородавками, поскольку эти очаги обладают высоким инфекционным потенциалом.
Дифференциальный диагноз. Гигантская кондилома Бушке-Леветитейна отличается от остроконечной кондиломы большими размерами, массивностью папилломатозных разрастаний, инвазией в подлежащие ткани, нечувствительностью к обычно применяющимся при остроконечных кондиломах методам наружной терапии, а также гистологическими особенностями, заключающимися в наличии выраженной псевдокарциноматозной гиперплазии эпидермиса.
Низкодифференцированный плоскоклеточный рак полового члена отличается более быстрым ростом, наличием метастазов в паховые лимфатические узлы, обнаруживаемыми при гистологическом исследовании явлениями анаплазии с отсутствием вакуолизации клеток. Диагностические трудности также возникают при трансформации остроконечной кондиломы в рак. В таком случае дифференциально-диагностическим признаком может быть выявление участка рака in situ с типичной клеточной анаплазией. Дифференциальный диагноз также проводится с широкими кондиломами, контагиозным моллюском, бовеноидным папулёзом, плоскоклеточным раком кожи, блестящим лишаем, красным плоским лишаем, ангиокератомой, жемчужными папулами полового члена, меланоцитарным невусом, себорейным кератозом, мягкой фибромой, волосяной кистой, чесоточной лимфоплазией.
Ниже подробно описано, как лечить бородавки различными методами.
Лечение разных видов бородавок медицинскими препаратами и другими способами
Лечение бородавок разных видов осуществляется несколькими способами: деструктивными, включающими физические (хирургическое иссечение, электрокоагуляция, криодеструкция, удаление лучами лазера) и химические (азотная и трихлор-уксусная кислоты, ферезол, кондилин, солкодерм, кантаридин); использованием цитотоксических препаратов (при аногенитальных поражениях): подофиллина, подофиллотоксина, 5-фторурацила, блеомицина; иммунных препаратов — α, β,γ -интерфероне, цидофовира, имиквимода, ретиноидов, фотодинамической терапии (ФДТ). Причем в большинстве случаев достаточно криодеструкции, электрокоагуляции, удаления лучами лазера или ФДТ.
Выбор метода лечения бородавок зависит от их расположения, клинической формы и симптомов заболевания. Эффективность различных методов лечения колеблется от 50 до 94%, а в течение 3 мес. после лечения частота рецидивов составляет 25%, причем они обусловлены в большей мере реактивацией вируса, а не реинфекцией.
При распространенном, рецидивном процессе необходима комбинация местного и общего лечения бородавок, при этом вначале проводится деструктивная терапия. Затем, в связи с тем, что латентная стадия жизненного цикла ВПЧ протекает в клетках базального слоя эпидермиса и физическими методами очаг поражения трудно удалить полностью (ДНК ВПЧ могут быть на расстоянии до 1 см от видимых границ опухоли), сразу после регенерации эпидермиса, во избежание рецидива, осуществляется противовирусная терапия. Для этого при лечении бородавок медицинскими препаратами используют интерферон или имиквимод.
В то же время важно учитывать, что в настоящее время нет ни одного метода лечения, обеспечивающего полное и окончательное удаление бородавок, а также то, что многие бородавки, будучи распознанными иммунной системой как нечто чужеродное, проходят без лечения.
Используя методы удаления подошвенных бородавок, нанесению прижигающих и разрушающих средств обычно предшествуют процедуры, смягчающие их поверхность и способствующие проникновению используемых препаратов (мыльно-содовые ванночки, аппликации 10-40% салициловой кислоты). После кератолитического эффекта поверхностный слой бородавок снимают и наносят на них один из лечебных растворов. Во время лечения для уменьшения давления и болей при ходьбе применяют резиновые кольца, закрепляемые вокруг бородавок лейкопластырем.
Хороший эффект достигается при еженедельных обработках бородавок аногенитальной области 10-25% раствором подофиллина (в течение 3-5 нед.). Через 4 ч после обработки необходимо обмыть обработанный очаг или сделать сидячую ванну.
При плоских кондиломах применяется монотерапия местными ретиноидами или комбинация их с иммунотропными препаратами для лечения бородавок.
Вульгарные бородавки на кистях и стопах удаляют лучами углекислотного лазе-3 сеанса), а при торпидных бородавках — пульсирующего лазера на красках с длиной волны 585 нм или лазерами с модуляцией добротности Nd-YAG 532, Nd-YAG 1064.
При лечении вульгарных бородавок также используют солкодерм. Комплексное воздействие на пораженный участок кожи компонентов Солкодерма азотной кислоты, нитрата меди и органических кислот (уксусная, молочная, щавелевая кислоты) обеспечивает быструю девитализацию и фиксацию патологически измененного участка ткани, подвергшегося лечению. Образовавшийся мумифицированный струп спонтанно отслаивается спустя несколько дней или недель. Во время каждой процедуры при использовании этого способа удаления бородавок может быть обработано не более 2-3 очагов поражения суммарной площадью не более 2-3 см2. При наличии многочисленных очагов поражения кожи лечение солкодермом должно проводиться в несколько этапов, с интервалом приблизительно в 4 нед. Полное излечение простых и подошвенных бородавок достигается однократным обкалыванием их пирогеналом в дозе 2,5 мкг на 1 мл изотонического раствора хлорида натрия, а также проспидином или циклофосфаном (от 5 до 10 обкалываний).
Подошвенные бородавки удаляют методом щадящей криодеструкции (обработка жидким азотом по типу жесткого массажа в течение 20-30 с на сеанс; процедуры повторяют через 2-4 дня); при выраженном гиперкератозе перед каждой процедурой на 12-24 ч на очаг накладывают лейкопластырь «Салипод» и непосредственно перед криовоздействием делают мыльно-содовую ножную ванночку.
Поскольку криодеструкция плоских бородавок в области лица часто сопровождается остаточной гипопигментацией, их лучше лечить наружными ретиноидами (кремом с третиноином и др.).
Обратите внимание на фото – при удалении нитевидных бородавок применяют кюретаж (если они располагаются на узком основании — без местной анестезии):
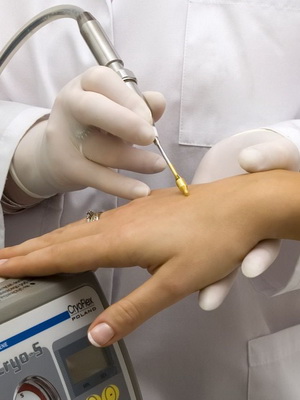
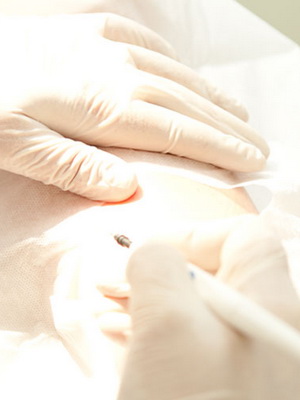
Бородавки у детей лечат растворами и пластырем с салициловой кислотой или жидким азотом. При лечении подростков с распространёнными простыми бородавками с успехом используют циметидин.
Как лечить остроконечные бородавки: способы удаления
При остроконечных кондиломах проводят деструкцию очагов криотерапией, углекислотным лазером, препаратом Солкодерм, кондилином (подофиллотоксином) дважды в день 3-дневными циклами с 4-дневными перерывами; курс — до 6 циклов; множественные очаги лечат внутриочаговыми инъекциями интерферона-α2b (1,5 млн ME 3 раза в нед, №9) с эффективностью — 36%, аппликациями 5% крема имиквимод; при рецидивировании после такого лечения — проводят деструкцию очагов в сочетании с системной интерферонотерапией (3 млн ЕД 3 раза в нед. течение 12 нед., по половине дозы в каждое бедро); при отсутствии эффекта деетрукцию кондилом проводят в сочетании с системной интерферонотерапией и приемом внутрь изотретиноина (0,5 мг /сут).
Лечение остроконечных кондилом у беременных желательно проводить на ранних сроках и только с применением физических деструктивных методов: криотерапии или лучей углекислотного лазера, противопоказано применение подофиллина, подофиллотоксина, 5-фторурацила, интерферона, ретиноидов.
При профилактике остроконечных кондилом следует исходить из того, что полностью уничтожить ВПЧ невозможно, можно лишь удалить остроконечные кондиломы и тем самым облегчить состояние больного. Удаление остроконечных кондилом также снижает риск заражения ВПЧ половых партнеров. Бессимптомная инфекция половых органов ВПЧ встречается значительно чаще, чем остроконечные кондиломы, как у женщин, так и у мужчин. Бессимптомная инфекция лечения не требует. Для женщин с генитальными кондиломами рекомендуется ежегодный гистологический скрининг, а при обнаружении ВПЧ высокого онкогенного риска — прием внутрь индинола (200 мг 2 раза в сутки в течение 3 мес.), повышающего восприимчивость опухолевых клеток к интерферону за счет избирательного подавления синтеза онкобелка Е7 и активирующего апоптоз инфицированных ВПЧ клеток.






