Атопический дерматит: симптомы и диагностика
Атопический дерматит — это хроническое аллергическое воспаление кожи. Сопровождается зудом и частым инфицированием.
При отсутствии лечения этот аллергический дерматит может вызвать аллергического ринита и бронхиальной астмы. В России на протяжении длительного времени использовались другие термины, объединенные теперь в понятие «атопический дерматит», — нейродермит, диатезное пруриго, эндогенная экзема, экссудативный экзематоид, астма-экзема, экссудативный диатез, аллергический диатез, детская экзема, истинная экзема.
Здесь представлены фото аллергических дерматитов, ныне объединенных в понятие «атопический дерматит».
Наиболее частой причиной формирования аллергического атопического дерматита является пищевая аллергия, особенно в раннем возрасте. Развитие заболевания могут также спровоцировать вдыхаемые аллергены (домашняя пыль, эпидермальные аллергены, пыльца). Изучается также роль инфекционных (бактериальных, вирусных, грибковых) аллергенов в патогенезе заболевания, однако пока она остается неясной.
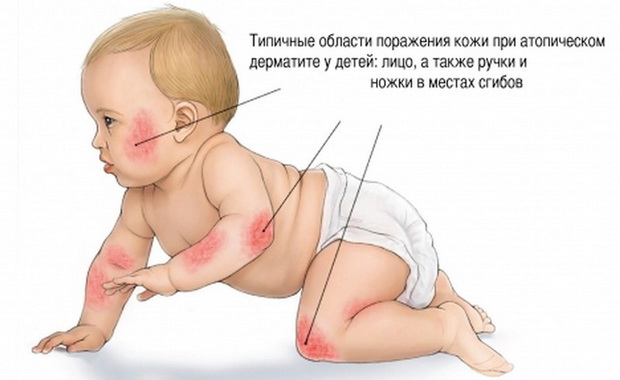
Проявления атопического дерматита многообразны и зависят от возраста, в котором появилось заболевание. У подавляющего большинства больных дебют заболевания приходится на ранний детский возраст. Выделяют младенческую форму (у детей до 2 лет), детскую (у детей с 2-12 лет) и подростковую/взрослую формы заболевания.
Посмотрите на фото симптомов атопичсекого дерматита у младенцев и детей старшего возраста. Для младенческой формы характерно преобладание процессов экссудации (мокнущие элементы), для более старшего возраста — сухие зудящие элементы на фоне покрасневшей и утолщенной кожи.
Характерная для атопического дерматита сухость кожи связана как с наличием хронического аллергического воспаления кожи, так и с генетически сниженной способностью кератиноцитов (специальных клеток кожи) связывать и удерживать воду.
У больных часто обнаруживают генетический дефект белка филаг-грина. Этот белок выполняет в коже барьерную функцию, способствуя более плотному прилеганию клеток эпидермиса друг к другу.
При диагностике атопического дерматита основным критерием является кожный зуд и типичная морфология высыпаний, зависящая от возраста пациента.
Обострение атопического дерматита может возникнуть под влиянием ряда факторов, к которым относятся стиральные порошки, излишне хлорированная вода, чистящие и дезинфицирующие средства, табачный дым и другое. Стресс также способствует обострению заболевания.
Течение заболевания зависит от состояния эндокринной системы. У части женщин с атопическим дерматитом происходит обострение заболевания в предменструальный период.
Как лечить атопический дерматит у детей и взрослых
Выявив симптомы атопического дерматиты, лечение целесообразно начать с устранения аллергенов. При доказанной пищевой аллергии пациент с атопическим дерматитом должен находиться на индивидуальной диете с исключением абсолютно всех причинных аллергенов.
Перед тем как лечить атопический дерматит у детей и взрослых помните, что достаточно оставить в рационе хотя бы один аллерген, и лечение будет безрезультатным.
При доказанной бытовой и кожной аллергии требуется соблюдение гипоаллергенного быта: необходимо убрать все изделия из пуха, пера и шерсти, отказаться от домашних животных, проводить ежедневную влажную уборку помещения, проветривание, избавиться от ковров, старой мягкой мебели и мягких игрушек.
Основные методы лечения атопического дерматита — это наружная противовоспалительная терапия и лечебно-косметический уход за кожей. Цель — подавление аллергического хронического воспаления и восстановление водно-липидной и барьерной функции кожи.
К негормональным противовоспалительным средствам относятся топические ингибиторы кальценеврина или препараты на основе активированного цинка перитиона.
Местные глюкокортикостероиды (ГКС) применяются при обострениях атопического дерматита, а также при среднетяжелых и тяжелых формах заболевания. Исчезает или уменьшается зуд, отек, гиперемия (переполнение кровью сосудов кровеносной системы), экссудация (выход жидкой части крови за пределы сосудистого русла), инфильтрация кожи.
Зная, как лечить атопический дерматит, не забывайте, что при усилении терапевтического эффекта глюкокортикоидных препаратов усиливается и их побочное действие. Например, фторсодержащие ГКС обладают мощным локальным действием, длительно задерживаются в коже и поэтому часто становятся причиной местных побочных эффектов, вплоть до атрофии кожи. У детей фторсодержащие ГКС не применяют. Минимальным побочным действием обладают нефторированные ГКС и негалогенезированные.
Мази и крема как методы лечения атопического дерматита

К традиционным средствам относят препараты с содержанием нафталана, дегтя, ихтиола и цинка. Эти препараты имеют ряд существенных недостатков, в числе которых слабое противовоспалительное действие, неудобство в применении из-за жирного блеска и окрашивания кожи. Кроме того, существует теоретический риск канцерогенного эффекта производных дегтя.
Чаще используются средства лечебной косметики из программ нескольких косметологических лабораторий: Авен, Биодерма, Дюкре, Липикар; крем «Физиогель». Средства ухода не должны содержать отдушки, красители, эмульгаторы и сенсибилизаторы. В большинстве традиционных средств ухода присутствует эмульгатор, перемешивающий водную и жировую фазы крема.
Атопический дерматит: безопасная схема лечения
Составляя безопасную схему лечения атопического дерматита у детей, нужно придерживаться следующих правил.
Основные правила безопасности при применении ГКС у детей:
- Применять в утренние часы (для предупреждения подавления выработки собственных гормонов надпочечниками).
- Использовать 1 раз в сутки.
- Использовать короткие курсы (не более 10-14 дней).
- Наносить не более чем на 20% общей поверхности кожи.
- Не использовать окклюзионные повязки, особенно у маленьких детей.
- Разведение ГКС нейтральными кремами или мазями не снижает побочного действия.
- Не применять у детей до 14 лет сильные и очень сильные ГКС.
В системной терапии широко применяются антигистаминные препараты, которые помогают облегчить зуд. Антигистаминные препараты первого поколения (седативные) не должны использоваться длительно, поскольку вызывают сонливость, вялость, ухудшение когнитивных функций. Антигистаминные препараты второго поколения лишены этих побочных действий и могут быть назначены на длительный срок, они оказывают не только противозудный эффект, но и обладают противовоспалительным действием.
Системные ГКС используются только короткими курсами при тяжелых обострениях, когда местная терапия не оказывает желаемого эффекта.
При особо тяжелом течении атопического дерматита используется иммуносупрессивная терапия.
Аллергический контактный дерматит: самые распространенные аллергены
По своим симптомам аллергический контактный дерматит напоминает обычный контактный дерматит (сильное покраснение, зуд), и различить их по внешним проявлениям очень сложно.
При аллергическиом контактном дерматите распространение поражений кожи выходит за пределы места контакта с провоцирующим реакцию веществом.
В основе реакции лежит гиперчувствительность замедленного типа. Обычно она развивается на неполные антигены (гаптены), которые вызывают аллергическую реакцию после связывания с белками организма. После первого контакта с аллергеном происходит накопление распознающих его Т-лимфоцитов, которое может длиться несколько недель, поэтому симптомы проявляются не сразу.
Самыми распространенными аллергенами, провоцирующими контактные аллергические дерматиты, являются:
- сульфат никеля;
- формальдегид;
- вулканизирующие вещества (например, тиурамы) в составе резиновых изделий;
- антибиотики местного применения отдушки;
- компоненты красителей (например, бихромат калия).
Специального лечения аллергического контактного дерматита не требуется: обычно он проходит после ликвидации аллергена.