Среди основных видов болезни тиреоидит щитовидной железы выделяют аутоиммунный и подострый.
Признаки этих заболеваний различны, так как первое из них не носит воспалительного характера, а второе протекает на фоне ярко выраженного воспалительного процесса в щитовидке и имеет деструктивный характер, так как сопровождается биологическим разрушением ее клеток.
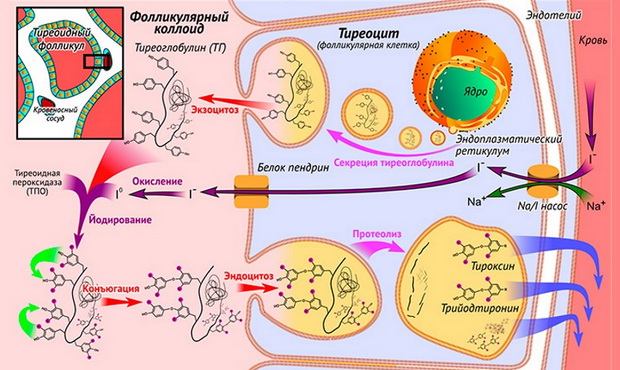
Термин «тиреоидит» означает воспаление щитовидной железы. В официальной медицине под этим термином объединяют несколько различных по происхождению и механизму развития заболеваний (в том числе и воспалительного генеза).
О симптомах автоиммунного и подострого тиреоидита щитовидной железы, а также об основных методах лечения этих заболеваний подробно рассказывается в данной статье.
Аутоиммунный тиреоидит: причины и симптомы
Аутоиммунный тиреоидит, несмотря на применяемый термин, не является воспалительным заболеванием.
Это — следствие первичного поражения иммунной системы, потери способности распознавания «своего» и «чужого».
В результате спонтанных мутаций в организме-образуются особого рода белковые вещества — тиреогенные антигены, которые блокируют тиреогенную функцию щитовидной железы. И это все происходит при ослабленной иммунной системе.
И если у здоровых людей чужеродные белковые молекулы (антигены) блокируются специальными ферментами, уничтожаются ими и выводятся из организма, то у предрасположенных к иммунодефициту (как в нашем случае) эти ферменты, называемые защитниками, или Т-супрессорами, не справляются со своими прямыми обязанностями, в связи с чем чужеродные белки «заселяют» щитовидную железу и разрушают ее или непосредственно, или путем выработки соответствующих антител.
Это и приводит к хронически пониженной выработке тиреоидных гормонов щитовидной железой.
Причиной развития заболевания могут быть инфекции, операционная травма, лечение радиоактивным йодом, а также длительное применение йода для лечения некоторых форм зоба. При аутоиммунном тиреоидите щитовидная железа чаще всего бывает увеличенной и уплотненной.
Аутоиммунный тиреоидит может сочетаться с другими аутоиммунными заболеваниями и поражениями щитовидной железы. Как самостоятельная форма он протекает более выраженно, чем при сочетании с эндемическим зобом.
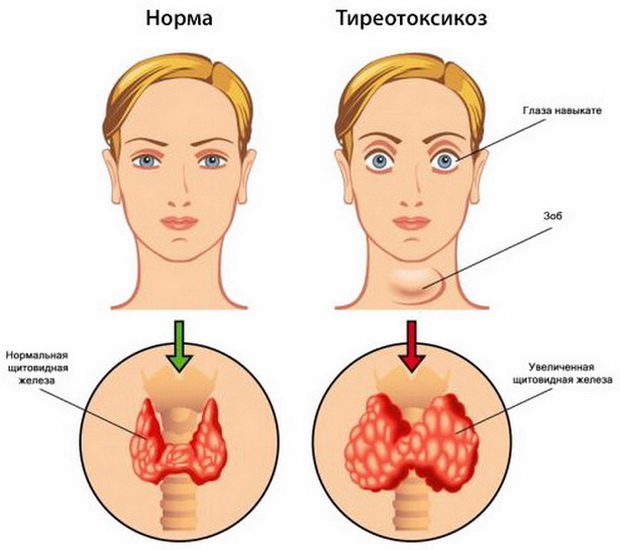
Если у больного токсическим зобом в щитовидной железе начинают развиваться аутоиммунные процессы, то тиреотоксикоз постепенно как бы сходит на нет, переходя в гипотиреоидную форму болезни.
Заболевание развивается медленно — в течение нескольких месяцев или даже лет. В первые месяцы видимых нарушений функции щитовидной железы нет, и болезнь часто расценивается как спорадический зоб.
Но постепенно зоб увеличивается в размерах, и больные отмечают чувство сдавливания в передней области шеи («симптом тугого воротничка»). Позже может появиться осиплость голоса, першение в горле, ощущение инородного тела при глотательных движениях.
Нарастают общая слабость и повышенная утомляемость. При несвоевременном лечении функция щитовидной железы начинает прогрессирующе снижаться, что приводит к развитию гипотиреоза с соответствующими жалобами и клинической картиной.
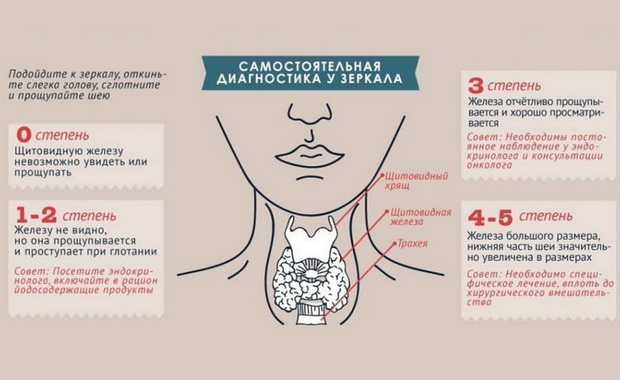
Главным объективным симптомом болезни в ее ранней стадии является зоб. С течением времени он приобретает плотную консистенцию. При прощупывании в щитовидной железе могут определяться различного рода уплотнения, узлы.
Железа при аутоиммунном тиреоидите подвижная и не спаяна с окружающими тканями, что отличает зоб Хасимото (так называют еще эту болезнь по имени японского врача Хасимото, описавшего ее в 1912 г.) от ракового его поражения.
При лабораторном исследовании отмечается высокий титр антител (что характерно для аутоиммунных процессов в организме).
При пункционной биопсии во взятом из щитовидной железы кусочке ее ткани под микроскопом выявляется лимфоидная инфильтрация, в связи, с чем аутоиммунный тиреоидит называют еще лимфоматозным зобом, или лимфоидным тиреоидитом.
Выраженная плотность щитовидной железы и явная симптоматика гипотиреоза — поздние признаки болезни. Поэтому для более раннего распознавания болезни, от чего, разумеется, зависит эффективность лечения, важно учитывать факторы риска и данные специальных лабораторных исследований.
В группу риска входят люди, перенесшие диффузный токсический зоб, оперированные по поводу узлового зоба, в ткани которого выявлена очаговая лимфоидная инфильтрация (характерная для аутоиммунных процессов), страдающие любым зобом, у которых хотя бы однократно при пункционной биопсии обнаруживалась лимфоидная инфильтрация или выявлялись специфические тиреоидные тела.
К этой же группе лиц относятся больные с признаками гипотиреоза, страдающие аллергическими заболеваниями, сахарным диабетом, при которых также в той или иной степени поражается иммунная система.
Большой риск имеется и у родственников больных аутоиммунным тиреоидитом или диффузным токсическим зобом.
Поскольку при аутоиммунном тиреоидите и раке щитовидной железы имеется один главный общий симптом — увеличенная и плотная щитовидная железа, к тому же узлообразно измененная – целесообразно вкратце назвать признаки, отличающие эти недуги друг от друга.
Тем более это важно, поскольку больных, склонных к аутоиммунному тиреоидиту, становится в последние годы все больше.
От рака щитовидной железы аутоиммунный тиреоидит отличают гладкая поверхность и хорошая подвижность органа (в чем нетрудно убедиться самому), отсутствие соответствующих изменений шейных узлов.
Важным диагностическим показателем является гистологическое исследование (под микроскопом) кусочка ткани, взятой из щитовидной железы. Такой анализ в большинстве случаев производится, если у больного имеются плотные узловые формы зоба, который к тому же имеет тенденцию к довольно быстрому росту.
Далее вы узнаете, как можно лечить аутоиммунный тиреоидит щитовидной железы.
Как лечить аутоиммунный тиреоидит
Больные аутоиммунным тиреоидитом, равно как и больные гипотиреозом, обычно не нуждаются в стационарном лечении (которое бывает показано при запущенных формах болезни с теми или иными осложнениями или же с выраженной клиникой гипотиреоза). Курс лечения обычно длительный, а часто и пожизненный.
Существуют два метода лечения аутоиммунного тиреоидита:
- Консервативный
- Оперативный
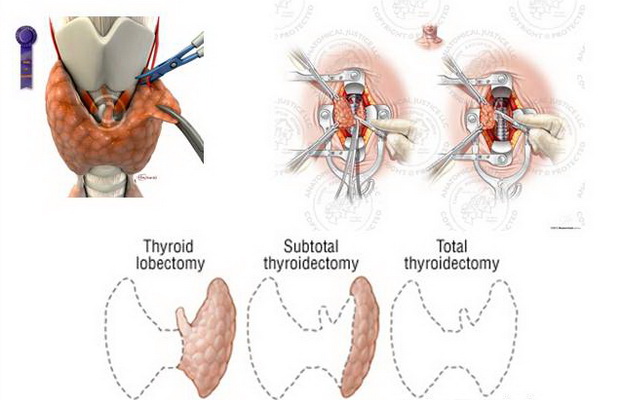
Хирургическое лечение проводят при подозрении на злокачественный процесс в щитовидной железе, при больших размерах зоба, наличии в нем узлов, при сдавливании зобом соседних органов, а также при отсутствии эффекта от проводимой консервативной терапии.
Для лечения пониженной функции щитовидной железы, что является основным признаком аутоиммунного тиреоидита, используют главным образом тиреоидные препараты, которые из-за дефицита собственных гормонов в организме выполняют заместительную роль.
Дозу препарата в каждом отдельном случае подбирают индивидуально. Схема и методика тиреоидной терапии такие же, как и при лечении гипотиреоза.
Следует помнить только о том, что при запущенных формах болезни и наличии выраженного атеросклероза или сердечной недостаточности начальная доза медикамента должна быть минимальной (примерно 1/4 таблетки).
В ряде случаев при лечении аутоиммунного тиреоидита используются медикаменты с иммунно-депрессивным механизмом действия, а также и кортикостероидные гормоны (преднизолон, дексаметазон или их аналоги).
Целебные средства, предлагаемые народной медициной для лечения больных аутоиммунным тиреоидитом, аналогичны таковым при лечении гипотиреоза.
Подострый тиреоидит: причины и признаки
Подострый тиреоидит (или тиреоидит де Кервена) встречается у 1—2% лиц с заболеваниями щитовидной железы. Болеют чаще женщины в возрасте 20—50 лет, редко дети. Подострый тиреоидит развивается, как правило, в нормальной щитовидной железе и почти никогда — в зобно-измененной.
Наиболее вероятной причиной развития подострого тиреоидита является вирусная инфекция (грипп, паротит или свинка и др.).
Прослеживается также связь болезни с перенесенным тонзиллитом (ангиной), воспалением легких. В ряде случаев причину установить не удается.
Воспалительный процесс может поразить как здоровую до этого времени щитовидную железу, так (что крайне редко) и зобно измененную, что обычно наблюдается в эндемичных по зобу районах. В последнем случае подострый тиреоидит называют струмитом (от греч. «струма» — зоб).
Обычно вначале воспаление развивается в одной из долей железы, но довольно быстро захватывает и другую. Как и другие болезни щитовидной железы, подострый тиреоидит чаще диагноструется у женщин, чем у мужчин (соотношение 3:1).
Заболевание начинается остро с лихорадки, озноба, слабости, головной боли, затрудненного глотания, боли в области шеи, часто иррадиирующей в голову, уши и усиливающейся при повороте головы в стороны.
Боли в области щитовидной железы могут носить различный характер — от легкой болезненности, вызываемой обычно прощупыванием щитовидной железы, до очень сильной, появляющейся даже при глотании или повороте шеи.
Как видим, клиника болезни по ряду симптомов напоминает ангину, в связи, с чем малоквалифицированные врачи могут допускать ошибку при диагностике, что приводит к неправильному лечению болезни.
При осмотре отмечается утолщение шеи в области щитовидной железы, иногда покраснение в средней части шеи и отечность кожи, при ощупывании железа плотная, чаще даже твердая, резко болезненная.
Течение заболевания (несмотря на название «подос-трое») острое 2—4 недели, но изредка наблюдается и затяжное, до нескольких месяцев.
Функция щитовидной железы мало изменяется. Иногда на фоне подострого тиреоидита развивается тиреотоксикоз, носящий, правда, преходящий характер и протекающий в легкой форме, а поэтому не требующий специального лечения, т. е. антитиреоидной терапии.

В ряде случаев на фоне подострого тиреодита развивается гнойник в ткани щитовидной железы.
В этом случае исход может быть двояким: или этот гнойник (абсцесс) прорвется через кожу и заболевание закончится благоприятно, или он прорвется в трахею — в этом случае инфекция попадает в легкие, что может привести к развитию абсцесса легкого, а это требует весьма длительного лечения, включая часто и оперативное.
Обычно же подострый тиреоидит имеет благоприятный исход, заканчиваясь через 2—4 недели выздоровлением. Реже наблюдается многомесячное или даже многолетнее рецидивирующее течение с переходом в гипотиреоз. И чем раньше установлен диагноз и начато специальное лечение, тем быстрее наступает выздоровление.
Как лечить подострый тиреоидит
Основным методом лечения подострого тиреоидита является назначение синтетических глюкокортикоидных (кортикостероидных, или производных коры надпочечников) препаратов — преднизолона, дексаметазона, метипреда, кенакорта.
Нередко параллельно назначают йодистые препараты — раствор Люголя по 5 капель 3 раза в день в течение 1—2 мес.
При необходимости подключают и антигистаминные препараты (диазолин, тавегил и др.). Довольно часто, особенно, если воспалительный процесс протекает с высокой температурой, прибегают к назначению антибиотиков широкого спектра действия (на усмотрение врача).
Широко применяют и ацетилсалициловую кислоту (аспирин). Дозу тех или иных лекарств устанавливает врач.
Лечение проводят до ликвидации симптомов заболевания (нормализация температуры, исчезновение болей в щитовидной железе, приведение ее в нормальные размеры, нормализация лабораторных показателей и, конечно, восстановление нормальной гормональной деятельности органа).
Через 1—2 мес. после начала заболевания и проведенного лечения, если остаются участки уплотнения в щитовидной железе, назначают тиреоидные гормоны (тиреокомб, тиреотом или их аналоги). Суточная доза обычно не превышает 1 таблетки, но доза того или иного лекарства подбирается врачом для каждого больного строго индивидуально.
В остром периоде заболевания больные нетрудоспособны (обычно в течение одного месяца). После нормализации температуры и картины крови, исчезновения симптомов подострого тиреоидита (прежде всего субъективных) они могут приступить к работе, продолжая амбулаторное лечение под контролем врача. В течение 8—10 мес. им противопоказана работа, связанная с переохлаждением.
Как правило, после проведения курса лечения наступает полное выздоровление с нормализацией всех функций щитовидной железы. Изредка возможны рецидивы заболевания.
Лица, перенесшие подострый тиреоидит, должны находиться на диспансерном учете у эндокринолога (или терапевта) в течение одного года. При развитии гипотиреоза (что бывает, к счастью, очень редко) диспансерное наблюдение продолжается в течение длительного времени.