Заболевания почек в настоящее время прекрасно поддаются диагностике и лечению. Острый и хронический гломерулонефрит – это патология, поражающая клубочковые структуры данных органов.
При своевременной диагностике острого гломерулонефрита и проведенном лечении эта болезнь полностью проходит и человек выздоравливает. Если лечение острого и хронического гломерулонефрита проводится неправильно, без учета бактериального посева мочи, то может развиваться амилоидоз и другие осложнения.
В предлагаемой статье описано, как проводится диагностика острого и хронического гломерулонефрита, признаки и симптомы заболевания, и принципы его лечения с помощью антибиотиков и противомикробных средств. Зная эти основные сведения можно вовремя распознать у себя развитие недуга.
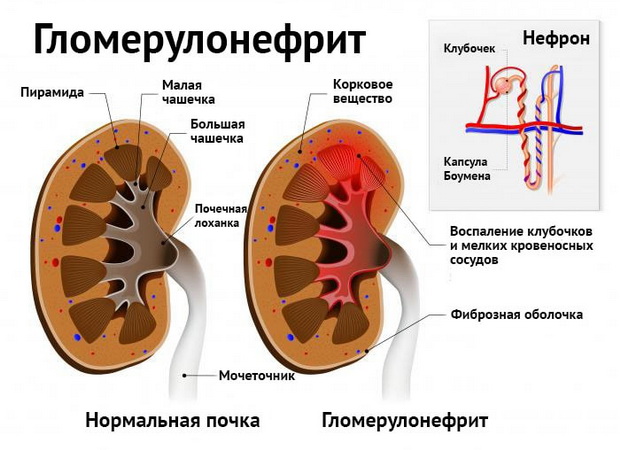
Гломерулонефрит — это инфекционно-воспалительное заболевание почек с преимущественным поражением клубочков. Гломерулонефрит подразделяется на острый и хронический.
Острый гломерулонефрит (нефрит, воспаление клубочков)
Это острое иммунное воспалительное заболевание почек с поражением клубочков. В острой форме заболевание чаще встречается у молодых людей до 40 лет. Заболевание протекает циклически и заканчивается выздоровлением. Реже переходит в хронический гломерулонефрит.
Острый гломерулонефрит у детей часто приводит к развитию почечной недостаточности и инвалидизации. По распространенности он занимает второе место среди приобретенных заболеваний мочевыделительной системы, часто развивается после стрептококковой инфекции.
При лечении скарлатины в домашних условиях у 3—5 % детей в дальнейшем выявляется гломерулонефрит, при лечении в стационарных условиях — у 1%.
Факторы, вызывающие заболевание
Факторы риска, вызывающие заболевание – основные причины острого гломерулонефрита:
- Инфекции, вызванные стрептококком группы А (ангина, тонзиллит, фарингит). Острый гломерулонефрит обычно развивается спустя 1—2 недели
- Другие инфекции (бактериальные, вирусные и др.)
- Токсические вещества (алкоголь, соли тяжелых металлов и др.)
- Системные заболевания (коллагенозы и др.)
- Аллергены (вакцины, сыворотки, яды насекомых, пыльца растений)
- Лекарственные вещества (особенно антибиотики и витамины)
- Антиген опухолевой ткани
Современная классификация острого гломерулонефрита
Основные признаки зависят от формы острого гломерулонефрита, иногда на первый план выходит стойкое повышение уровня артериального давления.
Пациента беспокоят следующие симптомы острого гломерулонефрита:
- Отеки из-за задержки жидкости
- Жажда, тошнота
- Одышка, боли в сердце, сердцебиение
- Может измениться цвет мочи (цвет «мясных помоев»). Отеки локализуются прежде всего на лице, а также в полостях (плевральной, брюшной). С накоплением жидкости отеки быстро увеличиваются, что приводит к увеличение массы тела за короткое время. Отеки и бледность кожных покровов обусловливают характерный внешний вид больного.
Другая группа симптомов связана с изменениями в крови (гемодинамические изменения), обусловленными задержкой соли и воды:
- Повышение артериального давления, брадикардия
- Приступы сердечной астмы;
- Отек легких
Диагностика острого гломерулонефрита основывается на признаках воспалительного поражения почек:
- Повышенное содержание в моче белка
- Присутствие в моче крови сверх нормы
- Боли в пояснице
- Длительная невозможность мочеиспускания
В результате лабораторного исследования периферической крови при остром гломерулонефрите часто выявляется анемия (уменьшено число эритроцитов, снижено содержание гемоглобина в нем).
Это обусловлено гидремией (увеличением жидкой части крови в результате отеков) или может быть связано с истинной анемией, возникшей под влиянием инфекции.
Классификация острого гломерулонефрита проводится по интенсивности отечного синдрома, присутствии артериальной гипертензии, повышению температуры тела.
Течение острого гломерулонефрита может проходить как с ярко выраженной симптоматикой, с периодами улучшения и ухудшения состояния, так и с умеренно выраженной симптоматикой на протяжении нескольких месяцев. Возможен переход затянувшегося острого гломерулонефрита в хронический нефрит.
Осложнения и клиническая триада
Среди осложнений острого гломерулонефрита отмечаются острая сердечная недостаточность, нарушения водно-солевого обмена, кровоизлияния в мозг, острые нарушения зрения, а также эклампсия (приступы потери сознания с судорогами, расширением зрачков, прикусыванием языка, непроизвольным мочеиспусканием), возникающие на фоне резкого повышения артериального давления).
Для острого гломерулонефрита характерна клиническая триада: отеки, гематурия (кровь в моче), артериальная гипертония (постоянно повышенное артериальное давление), возникшие после переохлаждения, перенесенной ангины.
Если типичные симптомы болезни слабо выражены, диагностировать данное заболевание возможно только при систематическом исследовании мочи, так как иногда клинические признаки острой формы могут возникнуть при хроническом течении заболевания почек как проявление активности процесса.
Следует дифференцировать острый гломерулонефрит с острым пиелонефритом:
- Для острого гломерулонефрита не характерны упорные боли в поясничной области, температура с ознобом
- При остром пиелонефрите нет проявлений отеков и сердечной астмы
Также важно правильно дифференцировать острый гломерулонефрит и гипертонический криз, рак почек и ряд других заболеваний со схожей симптоматикой.
Заболевание хронический гломерулонефрит (нефрит)
Нефрит или воспаление клубочков почек – это хроническое иммунное заболевание, непрерывно прогрессирующее и зачастую приводящее к почечной недостаточности.
У 10—20 % больных острый гломерулонефрит приводит к формированию хронического заболевания. Заболевание чаще встречается у людей молодого возраста.
Причины, вызывающие хронический гломерулонефрит:
- Переохлаждения
- Травмы
- Инфекционные факторы (бактериальные, вирусные, паразитарные)
- Алкоголь и другие токсические вещества
- Лекарственные вещества, в том числе антибиотики
- Опухоли различной локализации
Часто после заболеваний, вызванных β-гемолитическим стрептококком группы В развивается инфекционно-аллергический гломерулонефрит. Поэтому своевременное выявление и лечение стрептококковых инфекций рассматривается как профилактика таких гломерулонефритов.
Формы хронического гломерулонефрита:
- Латентная
- Нефротическая
- Гипертоническая
- Смешанная
- Подострая (быстро прогрессирующая)
Основные клинические проявления патологии
Основные клинические проявления и симптомы хронического гломерулонефрита зависят от формы патологии.
- Латентная форма гломерулонефрита. Эта форма гломерулонефрита встречается наиболее часто. Она проявляется только такими признаками хронического гломерулонефрита как изменения в моче, иногда незначительным повышением артериального давления. Заболевание медленно прогрессирующее. Прогноз более благоприятный, если не присоединяется гематурия.
- Подострая форма гломерулонефрита (быстро прогрессирующая, злокачественная). Особая форма хронического гломерулонефрита, важнейшим признаком которой является бурное нарастание почечной недостаточности из-за выраженной активности воспалительного процесса. Очень часто одновременно отмечаются нефротический синдром и артериальная гипертензия.
Быстро прогрессирующий гломерулонефрит возникает чаще у мужчин молодого возраста.
Начало заболевание чаще острое. Вскоре развивается трудно контролируемая артериальная гипертензия и нарастающая почечная недостаточность.
Признаками относительного благоприятного прогноза являются острое гриппоподобное начало болезни, отсутствие артериальной гипертензии, а также молодой возраст больного.
В 30 % случаев наблюдается переход острого заболевания в хроническую форму. В остром периоде больные нетрудоспособны и должны находиться в стационаре. Заболевание продолжается 2—3 месяца и может закончиться полным выздоровлением.
Лица, перенесшие острый гломерулонефрит, подлежат диспансерному наблюдению. Во избежание повторов заболевания особое внимание следует уделять борьбе с очаговой инфекцией, а также избегать переохлаждения.
Стандартная классификация хронического гломерулонефрита
По стандартной классификации хронического гломерулонефрита заболевание подразделяется по синдромам и стадиям. В основном выделяется три стадии хронического гломерулонефрита: острая, подострая и затяжная.
- Нефротический синдром хронического гломерулонефрита: течение умеренно или быстро прогрессирующее. Для нефротического гломерулонефрита характерны нефротические кризы с внезапным развитием симптомов, подобных перитониту, повышением температуры тела, тробозом почечных вен, который резко ухудшает функцию почек. Часто наблюдаются инфекционные осложнения.
- Гипертоническая форма хронического гломерулонефрита: по особенностям течения заболевания напоминает латентную форму, так как характеризуется удовлетворительной переносимостью повышенного артериального давления в течение многих лет, что при отсутствии отеков долгое время не дает основания для обращения к врачу. Осложнения (инсульт, инфаркт миокарда) бывают редко. Обычно развивается левожелудочковая недостаточность с сердечной астмой. Течение гипертонического гломерулонефрита медленное, но прогрессирующее. В итоге обязательно развивается хроническая почечная недостаточность.
- Смешанная форма гломерулонефрита. Характеризуется сочетанием нефротического синдрома (проявлением хронического гломерулонефрита на фоне системных заболеваний) и артериальной гипертонии. Неуклонно прогрессирующее течение.
Как распознать болезнь?
Для диагностики хронического гломерулонефрита проводят клинические и биохимические исследования крови и мочи, ультразвуковое обследование почек и др. Это основные способы того, как распознать болезнь.
Хронический гломерулонефрит следует дифференцировать с острым гломерулонефритом, хроническим пиелонефритом, гипертонической болезнью, лекарственным нефритом, миеломой почек и др.
Необходимо исключить одностороннюю (ассиметричную) патологию мочевой системы -тромбоз почечных вен, опухоль почки, мочекаменную болезнь. Дифференциальная диагностика особенно важна в связи с возможностью принципиально различных терапевтических подходов.
Осложнения хронического гломерулонефрита – это острая сердечная недостаточность, нарушения водно-солевого обмена, кровоизлияния в мозг, острые нарушения зрения, а также эклампсия (приступы потери сознания с судорогами, расширением зрачков, прикусыванием языка, непроизвольным мочеиспусканием), возникающие на фоне резкого повышения артериального давления).
Принципы современной терапии и препараты
В лечении острых гломерулонефритов, связанных с инфекцией, применяют антибактериальные препараты. При острых затянувшихся воспалительных процессах, гематурии и для профилактики хронических форм заболевания показаны следующие препараты: глюкокортикостероиды (преднизолон, триамцинолон, дексаметазон).
Принципы современной терапии включают в себя применение симптоматических средств.
При повышенном артериальном давлении и выраженных отеках назначают гипотензивные и мочегонные средства.
Для снижения артериального давления применяют средства, расширяющие периферические сосуды (Диазоксид), блокаторы кальциевых каналов (Верапамил, Нифедипин), гипотензивные препараты центрального действия (Клонидин) и салуретики (Фуросемид, Этакриновую кислоту). При высоком артериальном давлении в некоторых случаях дополнительно назначают транквилизаторы (Диазепам).
Проводя лечение хронического гломерулонефрита при отеке головного мозга назначают осмотические диуретические средства (маннитол).
Принципы лечения хронического гломерулонефрита: для улучшения микроциркуляции в почках применяют антиагреганты (пентоксифиллин) и ангиопротекторы (кальция добезилат).
При острой и хронической почечной недостаточности проводят гемодиализ, перитонеальный диализ (методы искусственного очищения крови).
Преднизолон.
Фармакологическое действие: препарат является синтетическим аналогом гормона коры надпочечников, глюкокортикостероид; оказывает противовоспалительное, десенсибилизирующее, антиаллергическое, противошоковое, антитоксическое и иммунодепрессивное воздействие.
Противопоказания: тяжелые формы гипертонической болезни и болезни Иценко—Кушинга, беременность, недостаточность кровообращения III степени, острый эндокардит, психозы, нефрит, остеопороз, язвенная болезнь желудка и двенадцатиперстной кишки, сифилис, активные формы туберкулеза (при отсутствии специфического лечения), сахарный диабет, аллергические реакции на препарат в анамнезе, после недавно перенесенных операций.
Побочные действия: синдром Иценко—Кушинга, повышение уровня глюкозы в крови с развитием стероидного сахарного диабета; усиление выведение кальция из организма и остеопороз; замедление регенеративных и репаративных процессов; обострение язвенной болезни желудка и двенадцатиперстной кишки, другие язвенные поражения желудочно-кишечного тракта, прободение нераспознанной язвы, геморрагический панкреатит, снижение иммунной защиты, повышение свертываемости крови, акне (угри), лунообразный вид лица, ожирение, нарушения менструального цикла, возбужденное состояние (с развитием в некоторых случаях психозов), эпилептиформные припадки, нарушения сна, эйфория.
Форма выпуска: таблетки, содержащие 0,001 и 0,005 г (1 и 5 мг) преднизолона. Мазь преднизолоновая 0,5%-ная, для наружного применения.
Условия отпуска из аптек: по рецепту врача.
Триамцинолон.
Фармакологическое действие: препарат является синтетическим аналогом гормона коры надпочечников, глюкокортикостероид, оказывает противовоспалительное, десенсибилизирующее, антиаллергическое, противошоковое, антитоксическое и иммунодепрессивное действие, в некоторых случаях лучше переносится, чем другие синтетические заменители гормонов коры надпочечников.

Противопоказания: такие же как для всех глюкокортикостероидов.
Побочные действия: обычно хорошо переносится.
Способ применения: внутрь; в сутки назначают по 0,004— 0,008—0,016 г (4—8—16 мг) препарата в 2—4 приема. В случае необходимости дозу повышают, а после достижения лечебного эффекта постепенно снижают до 0,002 г в день. Препарат не следует отменять полностью, необходимо в течение некоторого времени принимать минимальную поддерживающую дозу — 0,001 г (1 мг в день).
Форма выпуска: таблетки по 0,004 г (4 мг).
Условия отпуска из аптек: по рецепту врача.
Диазоксид.
Фармакологическое действие: гипотензивное за счет расширения периферических сосудов.
Показания: резкое повышение артериального давления (в том числе при гипертонической болезни, энцефалопатиях, эклампсии, остром гломерулонефрите).
Противопоказания: повышенная чувствительность к препарату, инсульт, инфаркт миокарда (острый период). С осторожностью применять при заболеваниях сердечно-сосудистой системы (при ишемической болезни сердца, стенокардии, декомпенсации сердечной деятельности), сахарном диабете. При введении диазоксида в начальном периоде родов может прекратиться родовая деятельность.

Способ применения: парентерально (внутривенно); взрослым и подросткам по 1—3 мг/кг массы тела, максимальная разовая доза — 150 мг. Повторное введение препарата при отсутствии лечебного эффекта допустимо через 5—15 мин.
Препарат вводят через 4—24 ч в течение 4—5 дней. Затем больного переводят на пероральные гипотензивные средства.
Детям дозу рассчитывают аналогично — 1—3 мг/кг или 30—90 мг на 1 м2 поверхности тела.
Форма выпуска: ампулы с раствором по 20 мл (0,3 г).
Условия отпуска из аптек: по рецепту врача.
Для лечения пациентов с хронической почечной недостаточностью существуют специализированные гемодиализные центры, в которых по индивидуальной для каждого пациента схеме проводится программный гемодиализ.
Взрослые пациенты могут с помощью методов искусственного экстракорпорального (вне тела человека) очищения крови продлить свою жизнь на значительный срок —до 15 лет и более.
Верапамил.
Фармакологическое действие: антиангинальное (расширяет периферические артерии), нормализует сердечный ритм, снижает артериальное давление, уменьшает потребность сердечной мышцы в кислороде.
Показания: стенокардия, нарушения сердечного ритма (пароксизмальная тахикардия, мерцательная аритмия, экстрасистолии, трепетание предсердий), резкое повышение артериального давления, первичная легочная гипертензия.
Побочные действия: бради-, тахиаритмия и другие виды аритмий, значительное понижение АД, увеличение степени тяжести сердечной недостаточности, в редких случаях стенокардия, AV-блокады, остановка сердечной деятельности; нарушения деятельности ЦНС (головокружение, головная боль, кратковременная потеря сознания, астенизация, депрессивные состояния, нарушения мимики, походки, координации движений, глотания); пищеварительной системы (тошнота, запоры или поносы, кровоточивость десен, повышение активности печеночных ферментов, усиление аппетита); аллергические проявления (кожные сыпи и зуд); повышение массы тела, увеличение синтеза пролактина, отеки.
Способ применения: внутрь; дозы и продолжительность лечения определяются индивидуально. Для предупреждения повторных приступов стенокардии, аритмий, артериальной гипертензии начальная доза для взрослых составляет 40—80 мг, кратность приема — 3—4 раза в сутки. Повышение дозы должно быть постепенным.
Максимальная разовая доза — 120— 160 мг, максимальная суточная доза — 480 мг. При внутривенном введении начальная доза для взрослых составляет 5—10 мг.
Вводить медленно, под контролем АД, частоты пульса. При необходимости дополнительно вводят 10 мг препарата через 30 мин. Дозы для детей до 1 года рассчитывают по весу — 0,1— 0,2 мкг/кг (разовая доза обычно составляет 0,75—2 мг), для детей 1—15 лет дозы подбирают из расчета 0,1—0,3 мг/кг (разовая доза обычно составляет 2—5 мг).
Для оказания неотложной помощи при гипертоническом кризе водят 5—10 мг препарата внутривенно медленно.
Форма выпуска: драже по 40 и 80 мг.
Условия отпуска из аптек: по рецепту врача.
Фуросемид.
Фармакологическое действие: диуретическое средство быстрого действия, способствующее выведению ионов натрия и хлора.
Угнетает обратное всасывание этих ионов в канальцах почек, действует и при ацидозе, и при алкалозе, не влияет на клубочковую фильтрацию, поэтому может применяться при почечной недостаточности; расширяет периферические сосуды, что в сочетании с мочегонным действием вызывает гипотензивный эффект.
Противопоказания: первая половина беременности, анурия, вызванная нарушением проходимости мочевыводящих путей, печеночная кома, гипокалиемия, тяжелые нарушения функции почек (терминальная стадия почечной недостаточности).
Побочные действия: диспепсия (тошнота, диарея), кожные реакции (зуд, покраснение), снижение артериального давления, нарушения деятельности ЦНС (головокружение, депрессивные состояния), снижение мышечного тонуса, уровня калия в крови, жажда, повышение в крови уровня глюкозы и мочевой кислоты, усиленное выведение мочевой кислоты с мочой.
Способ применения: внутрь, парентерально (внутривенно, внутримышечно). Для приема внутрь назначают по 1 таблетке (40 мг) 1 раз в день в утренние часы. В случае необходимости дозу повышают до 80—160 мг, кратность приема составляет 1—2 раза в день (интервал между приемами препарата — 6 ч).
Для лечения гипертонической болезни назначают по 20— 40 мг 1 раз в сутки, при необходимости дозу повышают до 80 мг. Для парентерального введения назначают по 20—60 мг, максимальная разовая доза — 120 мг, кратность введения — 1—2 раза в сутки. Инъекционное введение препарата продолжают 7—10 дней, затем переходят на прием таблеток.
Форма выпуска: таблетки по 40 мг или 1%-ный раствор в ампулах.
Условия отпуска из аптек: по рецепту врача.
Этакриновая кислота.
Фармакологическое действие: диуретическое, способствует выведению ионов натрия, хлора, калия, магния, кальция. Умеренно снижает артериальное давление.
Показания: отеки различного происхождения (хроническая недостаточность кровообращения, нарушения функции почек), повышение артериального давления, отеки головного мозга, легких.
Противопоказания: повышенная чувствительность к препарату, анурия, нарушения водно-электролитного баланса и кислотно-основного равновесия, тяжелые поражения печени, подагра, декомпенсированные формы сахарного диабета, периоды беременности и кормления грудью, детский возраст до 2 лет.
Способ применения: внутрь, внутривенно. Препарат назначают в утренние часы после приема пищи. Начальная доза составляет 0,05 г, в случае необходимости ее повышают до 0,1— 0,2 г. Препарат принимают 1 раз в день через 1—2 дня. Внутривенно вводят для достижения быстрого эффекта по 0,05 г.
Перед этим препарат растворяют в 0,9%-ном растворе натрия хлорида или 5%-ном растворе глюкозы.
Препараты, улучшающие микроциркуляцию, необходимы для лечения заболеваний почек, поражение которых часто связано с закупоркой почечных канальцев иммунными комплексами («антиген—антитело»), микротромбами, недостаточным кровообращением в почечной ткани.
Во время лечения в рацион необходимо включать богатые калием продукты или же назначить препараты калия.
Форма выпуска: таблетки по 0,05 г; в виде натриевой соли этакриновой кислоты по 0,05 г в ампулах.
Условия отпуска из аптек: по рецепту врача.
Пентоксифиллин.
Фармакологическое действие: улучшает кровообращение в мелких сосудах и реологические свойства крови, снабжение тканей кислородом, обладает сосудорасширяющим свойством, оказывает антиагрегантное воздействие, повышает эластичность эритроцитов.

Противопоказания: период беременности, острый инфаркт миокарда, массивные кровотечения, тяжелые формы склероза коронарных сосудов и сосудов головного мозга; при выраженных атеросклеротических процессах в головном мозге препарат нельзя вводить в сонную артерию; при одновременном лечении антидиабетическими и антигипертензивными препаратами дозу пентоксифиллина рекомендуется снизить.
Побочные действия: при приеме внутрь возможны явления диспепсии, тошнота, головокружение, покраснение лица; при парентеральном введении — гипотензивный эффект.
Способ применения: внутрь, внутривенно и внутриартериально. Начальная разовая доза при приеме внутрь — 0,2 г (2 таблетки), кратность приема — 3 раза в день после еды, не разжевывая.
Внутривенно капельно (очень медленно!) — по 0,1 г (1 ампулу), разведенному в 250—500 мл 0,9%-ного раствора натрия хлорида или 5%-ном растворе глюкозы. В некоторых случаях допустимо повышение суточной дозы до 0,2—0,3 г.
Форма выпуска: таблетки по 0,1 г; 2%-ный раствор в ампулах по 5 мл.
Условия отпуска из аптек: по рецепту врача.
Кальция добезилат.
Фармакологическое действие: ангиопротекторное средство; уменьшает повышенную проницаемость сосудистой стенки, улучшает микроциркуляцию, отток по лимфатическим сосудам, обладает антиагрегантным действием, снижает вязкость крови, усиливает эластичные свойства мембраны эритроцитов.
Противопоказания: повышенная чувствительность к препарату, язвенные поражения желудка и кишечника, тяжелые нарушения функции почек и печени, желудочно-кишечные кровотечения, кровоточивость, связанная с приемом антикоагулянтов (препаратов, снижающих свертываемость крови), I триместр беременности, возраст до 13 лет.
Побочные действия: аллергические проявления, нарушения со стороны пищеварительной системы (тошнота, рвота, понос, боль в желудке), повышение уровня печеночных ферментов в крови.
Способ применения: внутрь, не разжевывая, во время еды или сразу после приема пищи. Разовая доза — 250 мг, кратность приема — 3—4 раза в сутки. Поддерживающую терапию проводят дозами по 250—500 мг в сутки.
Для лечения подагры начальная доза составляет 500 мг, затем препарат принимают по 250 мг 2 раза, перерыв между приемами — 2 ч. При необходимости разовую дозу можно повысить до 1 г.
При ретинопатии назначают по 250 мг 2—3 раза в день. Лечение продолжают 4—6 месяцев, затем дозу снижают до 250— 500 мг в сутки.
Форма выпуска: таблетки по 0,25 г.
Условия отпуска из аптек: по рецепту врача.