Глазное заболевание катаракта нередко называют «болезнью уставшего хрусталика». Существует несколько видов данной патологии глаз и способов её лечения.
В зависимости от степени прогрессирования может быть назначена консервативная или оперативная терапия.
Несмотря на то что методика проведения операций по удалению мутного хрусталика и его замене на искусственный за многие десятилетия врачебных практик отработана до мелочей, после такого вмешательства иногда могут возникнуть осложнения или развиться вторичная катаракта глаз.
История изучения и лечения болезни катаракта
Еще в древние времена люди пытались определить, что это за болезнь и найти способы её лечения. В Элладе катаракту называли мутной водой (от греч. katarrhaktes — «водопад») и предполагали, что причиной снижения зрения при катаракте становится помутневшая жидкость между радужной оболочкой и хрусталиком.
Египтяне для предотвращения катаракты использовали примочки с вином, молоком, гвоздикой, мускатным орехом. Позднее в борьбе с этой патологией люди стали применять различные капли, в основном йодистого калия.
Из истории изучения болезни катаракта известно, что лечение в древние времена заключалось в том, что помутневший хрусталик просто вдавливали внутрь глаза.
Позже Авл Корнелий Цельс (первая половина I века до нашей эры) изложил учение о катаракте как о выпоте в области зрачка, который, сгущаясь, вызывает расстройство зрения.
Цельс определил слепоту, вызванную катарактой, как обратимую (необратимой слепотой он считал потерю зрения, связанную с глаукомой) и усовершенствовал методику «давления» на катаракту, которую применяли вплоть до середины XVII столетия.
Конечно, современная офтальмология использует совсем другие подходы и располагает эффективным способом лечения катаракты.
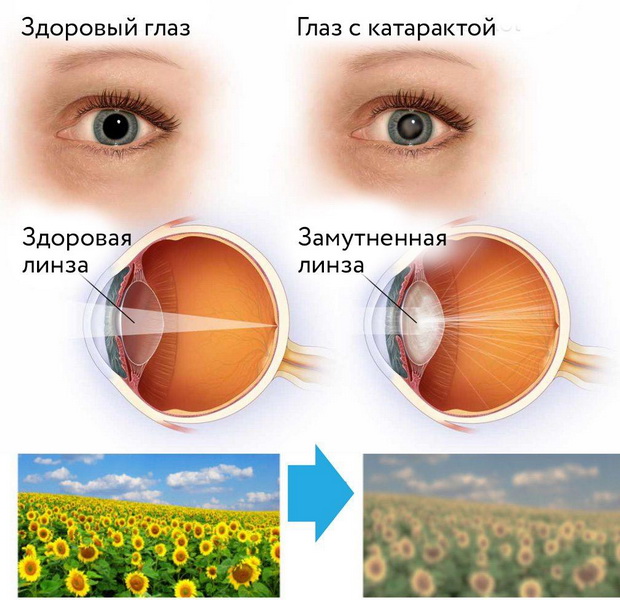
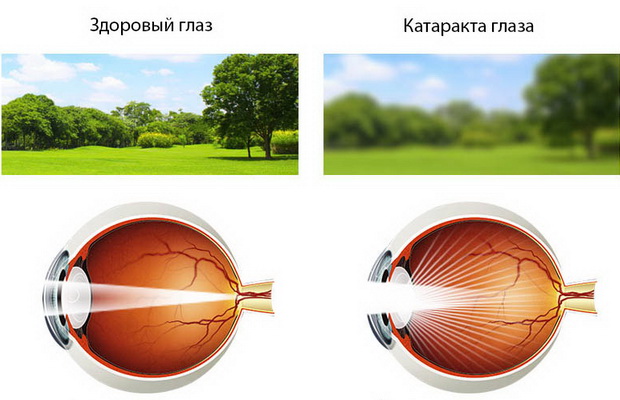
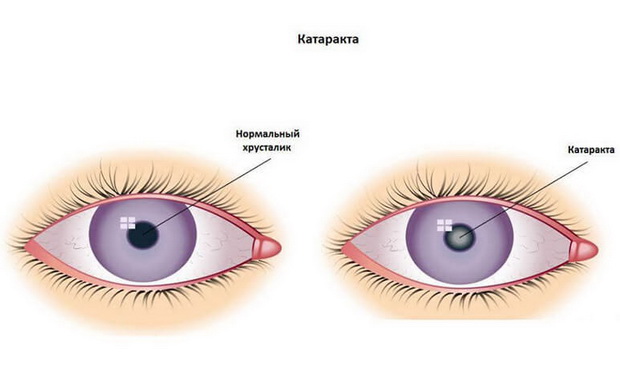
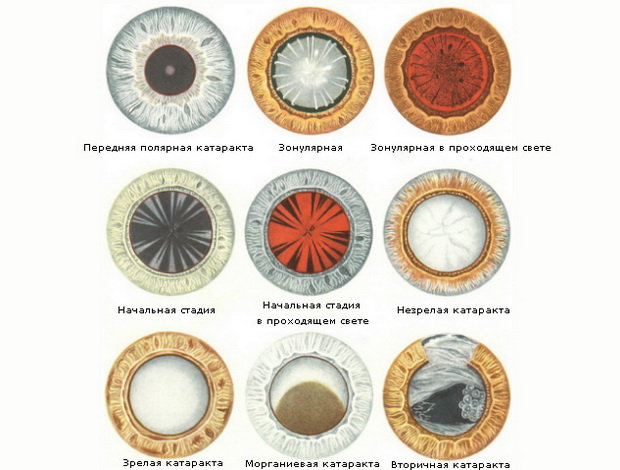
Катарактой называют любое помутнение хрусталика. Изменения прозрачности естественной линзы нашего глаза может носить как диффузный, распространенный характер, так и быть ограниченным — вплоть до небольшого точечного помутнения, не влияющего на зрение, но в большинстве случаев помутнение хрусталика приводит к снижению остроты и качества зрения.
Основные виды заболевания
Катаракта бывает врожденной и приобретенной.
Происхождение врожденной катаракты ясно из ее названия, а что касается приобретенной, ее развитие может быть обусловлено разными причинами.
В зависимости от них, можно выделить основные виды заболевания:
- Травматическая катаракта (связана с повреждениями глаза)
- Осложненная катаракта (связана с наличием общих заболеваний— диабета, гипертонии и т.д. или глазных болезней — увеитов, глаукомы и т.д., а также развивается как следствие профессиональной деятельности при использовании химических веществ, работе в условиях действия рентгеновского, инфракрасного, ионизирующего излучения)
- Возрастная катаракта
Наиболее часто встречается возрастная (старческая) катаракта.
Надо отметить, что если раньше выраженное помутнение хрусталика отмечалось в достаточно преклонном возрасте, то теперь катаракта помолодела и ее уже диагностируют после 40 лет, а после 50 лет она встречается почти у каждого второго человека.
В зависимости от локализации помутнения в хрусталике различают ядерную, корковую и субкапсулярную катаракту, хотя часто оно может затрагивать несколько слоев естественной линзы глаза или все сразу.
От локализации помутнений зависит и острота зрения (при помутнении в ядре значительно снижать зрение может и начальная катаракта).
Обычно катаракта прогрессирует медленно. Различают следующие ее стадии:
- Начальная катаракта
- Незрелая катаракта
- Зрелая катаракта
- Перезрелая катаракта
Зрение при катаракте: какие происходят ухудшения
Мутнеющий хрусталик существенно ухудшает качество жизни. Становится затруднительна или вовсе невозможна зрительная работа вблизи и на дальнем расстоянии. Очки при этом не помогают. Человеку трудно читать, писать, шить, водить автомобиль.
Чаще всего катаракта развивается на обоих глазах, но неравномерно. Основная жалоба пациентов на начальной стадии — появление «мушек» перед глазами.
Затем зрение затуманивается, а цветоощущение снижается. Иногда, особенно при кортикальной (корковой) катаракте, может беспокоить диплопия (двоение). С течением времени туман перед глазами усиливается.
Все эти ухудшения, какие происходят при катаракте, требуют незамедлительного лечения. Острота зрения значительно снижается, и при зрелой катаракте пациенты визуально различают только образы, движение руки у лица.
В некоторых случаях зрение снижается только до светоощущения (при этом пациент должен правильно определять, с какой стороны идет луч света). Если человек неверно определяет светопроекцию, вероятнее всего, у него имеются и другие серьезные заболевания глаз. При таком варианте после удаления катаракты зрение может не улучшиться.
Лечение катаракты без операции: компрессы и глазные капли
Первыми лекарственными средствами для лечения глазных заболеваний, в том числе катаракты, без операции были растения, а затем появились глазные капли. Древние египтяне пытались лечить помутнения хрусталика консервативным путем.

В Средние века для лечения катаракты рекомендовали шафран, гвоздику, алтей, мускатный орех, кокос и другие средства. В 20-30-е годы прошлого столетия широко использовались капли йодистого калия. Позже для лечения возрастной катаракты стали применять витаминные комплексы, в состав которых входят витамины А и С, группы В и никотиновая кислота.
В настоящее время в начальном периоде развития заболевания применяют витаминные капли, которые необходимо закапывать постоянно, курсами, однако они лишь замедляют созревание катаракты.
В нашей стране наиболее распространены квинакс, каталин, витафакол, вита-йодурол, офтан катахром.
И все же медикаментозное лечение при катаракте неэффективно, так как лекарств, которые могли бы восстановить прозрачность хрусталика, в настоящее время не существует.
Операция по замене хрусталика при катаракте
Основным видом лечения катаракты является хирургический метод — удаление (экстракция) хрусталика с имплантацией искусственной линзы.
В древности, применялось вдавливание, или так называемая реклинация, хрусталика. Оно заключалось в том, что поддерживающий аппарат этой структуры глаза (циннову связку) разрушали. Способы были разные.
Наряду с этим мутный хрусталик опускали книзу, при этом восстанавливался доступ света в глаз, и человек начинал видеть. Естественно, зрение было невысоким, поскольку утраченную оптическую силу хрусталика (около 20 диоптрий) компенсировать было нечем, но появлялась возможность ориентироваться в пространстве и видеть очертания крупных предметов.
При этом наличие внутри глаза «вывихнутого» хрусталика часто приводило к большим проблемам, поэтому только около половины подобных операций можно было назвать успешными. В остальных случаях глаз слеп вследствие развития воспаления, вторичной глаукомы и иных осложнений.
В 1705 году французский ученый Бирссо доказал, что катаракта — это помутнение хрусталика, а в 1747-м Жак Давиэль описал технику удаления мутного хрусталика и сделал первую экстракцию катаракты (операция была результатом длительных опытов на животных и трупах). Так началась новейшая история в хирургии катаракты глаза.
Следующим значительным достижением стал искусственный хрусталик — интраокулярная линза (ИОЛ). Первым операцию по поводу катаракты с использованием имплантации ИОЛ провел английский хирург Гарольд Ридли.
Во время Второй мировой войны он обнаружил, что при попадании в глаз при ранении пилотов осколков пластика, из которого изготавливали колпак кабины самолета, не было никаких побочных реакций.
Так Ридли пришла в голову мысль создать искусственный хрусталик на основе пластика. В 1949 году он имплантировал искусственный хрусталик из полиметилметакрилата (ПММА).
За прошедшие с этого времени десятилетия сами линзы, да и способ имплантации сильно изменились. Сейчас линзы делают из разных материалов, в том числе из силикона, коллагена, акрила.
Это привело к тому, что образовались два типа ИОЛ — мягкие и жесткие. Жесткие интраокулярные линзы имеют постоянную форму, негибкую, поэтому для их имплантации нужны большой операционный разрез и последующее наложение швов, что значительно увеличивает реабилитационный период.
Линзы могут имплантироваться как в заднюю камеру глаза (за радужку), так и в переднюю (перед радужкой). Оптимальным местом имплантации для интраокулярной линзы служит капсульная сумка хрусталика.
Интраокулярная линза, безусловно, избавляет человека от тяжелых и неудобных очков и не имеет их недостатков — сильного увеличения, ограничения поля зрения.
Пациенты часто задают вопрос, на какой стадии развития катаракты оптимально ее удаление.
Если вам поставили диагноз «катаракта», срочности в оперативном вмешательстве по ее поводу нет. Впрочем, из этого правила есть исключение — это появление таких осложнений, как набухание или смещение хрусталика, вызывающие повышение внутриглазного давления и развитие вторичной глаукомы.
Раньше оперативное вмешательство предлагали, когда катаракта находилась в стадии зрелой или незрелой, при снижении зрения до 0,1. Отчасти это было связано с тем, что тогда еще не было искусственных хрусталиков. В таком случае проводили удаление катаракты. Результатом его становилась афакия — отсутствие в глазу хрусталика.
Сейчас, с появлением новых технологий и методик операций, ждать созревания катаракты не нужно. Чем раньше будет сделана операция, тем лучше для глаза, меньше осложнений, выше конечный результат.
Многие пациенты приходят на удаление катаракты, даже если зрение у них снижено незначительно, но это явно отражается на качестве жизни (особенно у работающих, ведущих активный образ жизни людей).
Виды искусственных хрусталиков
Интраокулярным линзам присуща разнообразная форма, но принципы строения у них общие. Все эти линзы делают из прозрачного материала, биологически совместимого с тканями глаза. Оптическая часть линзы, расположенная в центре, дает возможность получать четкое изображение, а периферическая, опорная, позволяет надежно зафиксировать искусственный хрусталик.
Дальнейшее усовершенствование ИОЛ идет в нескольких направлениях. Одно из них — защита сетчатки от вредного влияния разных диапазонов высокоэнергетичных лучей.
Появляются интраокулярные линзы, имеющие не только ультрафиолетовый фильтр, но и желтый фильтр от синих лучей видимого спектра, которые непосредственно примыкают к длинноволновой части УФ-диапазона.
Дело в том, что при длительном воздействии синие лучи глубоко проникают в глубину глаза и воздействуют на сетчатку, вызывая в ней дистрофические изменения.
Существует несколько видов хрусталиков, какие используются при операции по удалению катаракты.
Искусственный хрусталик, в отличие от естественного, не способен к аккомодации, поэтому после операции могут потребоваться очки, чаще для работы на близком расстоянии.

Мультифокальный хрусталик имитирует способность глаза к аккомодации, то есть настраиванию зрения на разные расстояния. В большинстве случаев человек с таким хрусталиком может обходиться без очков и иметь хорошее зрение вдали, вблизи и на среднем расстоянии.
В настоящее время используется множество разнообразных искусственных хрусталиков, и люди, в связи с этим часто теряются в обилии информации. В любом случае при подготовке к операции врач обсудит с вами, какой вид ИОЛ наиболее целесообразно имплантировать в ваш глаз.
Далее речь пойдет об основных подходах к удалению катаракты и видах вмешательства.
Врожденная катаракта часто либо вообще не влияет на остроту зрения, либо снижает ее незначительно. Как правило, она не прогрессирует, поэтому и лечение не требуется. Исключение составляют случаи выраженного диффузного помутнения хрусталика. Тогда операцию проводят в первые месяцы жизни ребенка.
Виды операций
В настоящее время существует несколько видов операций, какие применяются для удаления хрусталика при лечении катаракты:
- Экстракапсулярная экстракция катаракты
- Интракапсулярная экстракция катаракты
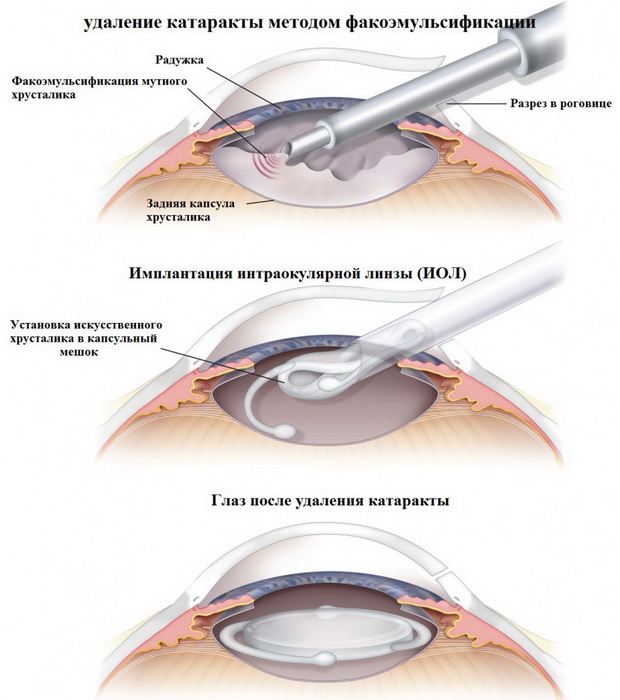
- Ультразвуковая факоэмульсификация
- Лазерная факоэмульсификация
Остановимся на каждом из этих вмешательств подробнее.
При экстракапсулярной экстракции катаракты в глазу сохраняется задняя капсула хрусталика. Это является преимуществом операции, поскольку наличие задней капсулы обеспечивает фиксацию хрусталика и сохраняет барьер между стекловидным телом и передним отделом глаза.
Недостатками экстракапсулярной экстракции катаракты можно считать необходимость выполнения большого разреза роговицы и наложение швов, что, в свою очередь, ведет к развитию послеоперационного астигматизма. Через несколько месяцев швы снимают, и в большинстве случаев астигматизм исчезает или уменьшается.
В настоящее время эта методика практически не используется из-за большой травматичности для глаза. Проводится интракапсулярная экстракция только по строгим медицинским показаниям.
В начале 70-х годов прошлого столетия Чарлзу Кельману, которому удаляли зубной камень при помощи ультразвука, пришла в голову идея использовать эту технику в хирургии катаракты. Больше всего его заинтересовала возможность удаления катаракты через маленький разрез.
Дальнейший прогресс в офтальмологии привел к появлению мягких хрусталиков и специальной ультразвуковой аппаратуры для проведения факоэмульсификации.

Затем по системе трубок эта масса выводится из глаза. Потом через специальные приспособления (инжекторы) или с помощью пинцета в оставшийся мешочек вводят сложенный мягкий искусственный хрусталик, который при установке в глазу сам расправляется.
В последние 20 лет предложено несколько технологий данного вмешательства, основанных на применении лазеров разных типов, но пока лазерная факоэмульсификация не получила широкого применения.
Впрочем, хирургии с малыми разрезами отдается все больше предпочтения. Этот метод, несомненно, имеет ряд преимуществ:
- Снижен риск инфицирования
- В послеоперационный период нет астигматизма
- Имеется возможность проведения операции амбулаторно
- В короткие сроки достигается высокая острота зрения
- Нет необходимости снимать швы
Возможные осложнения при операции по удалению катаракты
Любая операция чревата определенным риском. Осложнения, которые могут развиться во время вмешательства и в послеоперационный период, часто зависят от наличия общих заболеваний и от индивидуальных особенностей организма.
Некоторые возможные осложнения после операции по удалению катаракты можно прогнозировать, а некоторые нет. В любом случае офтальмолог сделает все, чтобы свести к минимуму возможность их возникновения.
Важно выполнять все предписания врача по предоперационной подготовке. Перед операцией обсудите прием лекарственных средств — тех, которые вам назначали другие специалисты по поводу хронических заболеваний, и тех, что назначил ваш офтальмолог.
Накануне вмешательства постарайтесь не волноваться и настройтесь на позитивный результат. Помните, в операционной о вас позаботятся не только офтальмолог, но и анестезиолог, и медсестры.
Экстракция катаракты, выполненная опытным хирургом, — это достаточно простая, быстрая и безопасная манипуляция. Частота развития послеоперационных осложнений в данном случае составляет не более 1 -1,5%.
Воспалительная реакция той или иной степени выраженности будет практически после каждой операции. Это ответная реакция организма на хирургическое вмешательство.
Профилактика данного осложнения осуществляется еще во время операции, когда на заключительном этапе врач вводит антибиотики. При нормальном течении послеоперационного периода воспаление проходит через 2-3 дня. Для того чтобы воспалительная реакция не проявилась позже, назначает специальные капли.
Повышение внутриглазного давления после операции чаще всего связано с воспалительной реакцией. Препятствие оттоку жидкости из глаза могут создавать остатки вязких веществ — вискоэластиков, которые используются для защиты роговицы, или частицы вещества хрусталика.

После операции возможно смещение искусственного хрусталика. Причины этого осложнения разные. При небольших смещениях зрительная функция может не нарушаться. При значительном смещении линзы пациенты ощущают дискомфорт. Возможно двоение в глазах. При появлении таких жалоб требуется хирургическое исправление положения ИОЛ.
Иногда происходит отслойка сетчатки. Данное осложнение редкое, и обычно к нему имеются предрасполагающие факторы — близорукость, травма глаза, осложнения во время операции. При небольших отслойках проводится корректировка лазером, но чаще нужно хирургическое вмешательство.
Вторичная катаракта
Необходимо сказать еще об одном часто встречающемся позднем осложнении — вторичной катаракте. Такого диагноза пугаться не надо.
Это уже не та катаракта, которая была раньше, а всего лишь помутнение задней капсулы, которую специально оставили для того, чтобы интраокулярная линза стояла в правильном положении и никуда не смещалась.
Иногда эта капсула бывает уже изначально помутнена (при заднекапсулярной форме катаракты). В таком случае врач еще перед операцией должен предупредить пациента о втором этапе — лазерном рассечении задней капсулы (чаще всего).
Вторичная катаракта может сформироваться в сроки от нескольких месяцев до нескольких лет после операции. После того как проведено вмешательство, лечащий офтальмолог даст вам соответствующие рекомендации.
Уход за глазами после операции
После операции по удалению катаракты необходим правильный уход за глазами:
- Дома в течение месяца в оперированный глаз необходимо закапывать капли, назначенные врачом
- Глаз нельзя тереть грязными руками, платками
- Душ принимать можно, но голову нужно мыть, запрокинув назад
- В течение месяца нельзя спать на стороне оперированного глаза (спать следует на спине и на другом боку)
- Рацион и режим питания обычные
- Алкоголь исключается
- Работа, при которой предполагается наклонение головы вперед, не должна быть длительной
- Заниматься тяжелым физическим трудом запрещается
- Поднимать груз более 5 килограммов нельзя
- Желательно пользоваться солнцезащитными очками
- Прогулки на воздухе не противопоказаны
- Необходимо следить за работай кишечника, и избегать запоров
- Физические упражнения с наклонами, бег, прыжки, поднятие тяжестей следует исключить!
- Через неделю после операции можно читать, избегая больших нагрузок
- В течение 2-4 недель нельзя наносить макияж, красить волосы и делать химическую завивку
- Начинать работать можно через 2-4 недели
Спустя 1-3 месяца все указанные ограничения разрешается снять, однако остается ряд видов спорта, заниматься которыми после операции уже нельзя, — это бокс, борьба и т.п., то есть все, что связано с прямым контактом и ударами. Тяжелая атлетика тоже под запретом, как и поднимание груза более 10 килограммов.
Как закапывают капли:
- Вымойте руки с мылом
- Запрокинув голову назад, глядя наверх, оттяните пальцем нижнее веко книзу (палец расположите ближе к ресницам)
- Закапайте в образовавшееся пространство 1-2 капли. При этом не касайтесь флаконом глаза
- Закроете глаза, но не сжимайте веки
- Промокните его марлевой салфеткой или ватным тампоном
- Не открывая глаз, нажмите пальцем в области внутреннего угла и подержите так 3-5 минут. Это нужно для того, чтобы лекарство дольше оставалось в конъюнктивальной полости, и для того, чтобы минимизировать побочные действия препаратов
- Если вам назначили капли не скольких видов, следующий препа рат закапывайте через 5-10 минут
Изменение цветоощущения после операции
Одной из жалоб в послеоперационный период у пациентов, перенесших экстракцию катаракты с имплантацией искусственной линзы, является изменение цветоощущения. Все становится очень ярким, а второй глаз вообще видит цвета не так, как прооперированный.
Этот эффект связан с тем, что новая линза прозрачная, а удаленный хрусталик был желто-коричневым и ухудшал цветовосприятие. Через некоторое время после операции мозг привыкнет к новым ощущениям и забытым цветам.
Таким образом, сейчас катаракта, в отличие от глаукомы, возрастной дегенерации сетчатки и некоторых других заболеваний, считается излечимым заболеванием.
Впрочем, это не означает, что зрение в преклонном возрасте после операции будет 100%, чего ожидают многие пациенты. Необходимо понимать, что операция по удалению катаракты с имплантацией ИОЛ проводится только для восстановления прозрачности внутренних сред глаза и коррекции рефракции.
Острота зрения будет зависеть от состояния сетчатки, зрительного нерва и других частей глаза конкретного пациента. К сожалению, у многих, помимо катаракты, имеются и другие заболевания, поражающие зрительный нерв и сетчатку и сильно влияющие на зрение.
Как правило, перед операцией врач, если ему известно о поражении других структур глаза, предупреждает о возможности неоптимального восстановления зрения после вмешательства.